A espondilite anquilosante é uma doença inflamatória crônica que afeta principalmente a coluna vertebral, podendo causar dor persistente, rigidez e, em casos mais avançados, a fusão de vértebras — o que compromete a mobilidade da coluna. Embora seja uma condição relativamente rara, é uma das principais causas de dor lombar inflamatória em pessoas jovens, especialmente homens.
Neste artigo, vamos entender o que é a espondilite anquilosante, como ela se manifesta, seus fatores de risco e as opções de tratamento disponíveis.
O que é espondilite anquilosante?
A espondilite anquilosante (EA) é uma forma de artrite inflamatória que afeta principalmente as articulações da coluna vertebral e da bacia, mais especificamente as articulações sacroilíacas. Com o tempo, a inflamação contínua pode levar à anquilose, que é a fusão dos ossos da coluna, resultando em perda de flexibilidade e postura encurvada.
Embora seja mais comum na coluna, a EA também pode afetar outras articulações, como quadris, ombros e joelhos, além de provocar sintomas em outros órgãos, como olhos (uveíte) e intestinos.
Sintomas da espondilite anquilosante
Os sintomas geralmente começam entre o final da adolescência e os 40 anos, e evoluem de forma lenta e progressiva. Os principais são:
Dor lombar persistente, que melhora com atividade física e piora com o repouso
Rigidez matinal na coluna, especialmente ao acordar
Dor nos glúteos ou parte posterior da coxa (sinal de inflamação nas articulações sacroilíacas)
Fadiga constante
Dor e rigidez em outras articulações, como ombros, joelhos ou tornozelos
Inflamação nos olhos (uveíte), que pode causar dor, vermelhidão e sensibilidade à luz
Postura encurvada com o tempo (em casos avançados)
Quais são as causas e fatores de risco?
A causa exata da espondilite anquilosante ainda não é totalmente compreendida, mas sabe-se que há forte influência genética. O principal fator de risco é a presença do gene HLA-B27, encontrado em mais de 85% das pessoas com a doença.
Outros fatores de risco incluem:
Histórico familiar da doença
Sexo masculino (a doença é mais comum e mais grave em homens)
Início precoce (geralmente antes dos 30 anos)
É importante destacar que nem todas as pessoas com o gene HLA-B27 desenvolvem a doença, o que indica que outros fatores imunológicos e ambientais também estão envolvidos.
Como é feito o diagnóstico?
O diagnóstico da espondilite anquilosante pode ser desafiador, especialmente nas fases iniciais, já que os sintomas se confundem com outras causas de dor lombar. O processo geralmente envolve:
Histórico clínico detalhado, focando na dor lombar inflamatória
Exame físico, avaliando mobilidade da coluna e articulações
Exames de imagem, como raio-X da pelve e ressonância magnética das articulações sacroilíacas (útil para detectar inflamação precoce)
Exames laboratoriais, incluindo a pesquisa do gene HLA-B27 e marcadores inflamatórios (PCR, VHS)
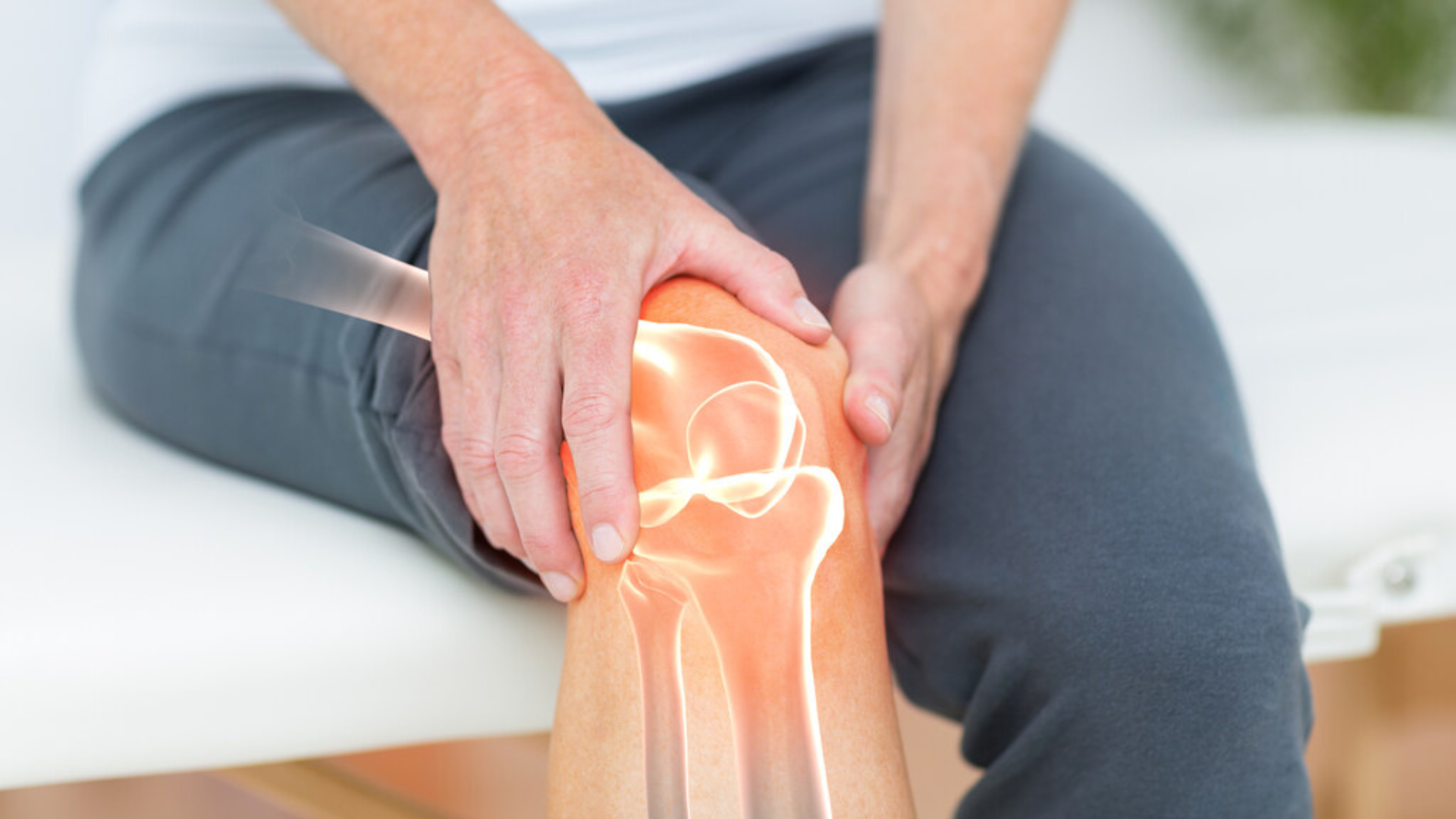
Caso uma pessoa tenha esse problema nos joelhos, por exemplo, significa que ela necessariamente terá em outras regiões do corpo?
Não necessariamente. A espondilite anquilosante é uma doença que varia bastante de pessoa para pessoa. Embora ela comece frequentemente na coluna ou nas articulações sacroilíacas (bacia), algumas pessoas podem apresentar manifestações periféricas — ou seja, em articulações fora da coluna, como joelhos, tornozelos, ombros ou quadris.
No entanto, o fato de um paciente ter inflamação nos joelhos não significa que obrigatoriamente ele desenvolverá acometimento em outras regiões. Alguns terão quadro predominantemente axial (coluna), outros predominantemente periférico (como joelhos), e alguns terão os dois tipos combinados.
Em resumo:
A doença pode se manifestar apenas nos joelhos, especialmente no início.
Com o tempo, pode ou não evoluir para outras articulações.
O acompanhamento com o reumatologista é essencial para monitorar a progressão e ajustar o tratamento conforme necessário.
Qual é o tratamento para espondilite anquilosante?
Embora a espondilite anquilosante não tenha cura, o tratamento adequado permite aliviar os sintomas, preservar a mobilidade e melhorar a qualidade de vida.
As principais abordagens incluem:
Medicamentos anti-inflamatórios não esteroides (AINEs): como naproxeno e diclofenaco, são a primeira linha de tratamento para controlar dor e inflamação
Fisioterapia: essencial para manter a flexibilidade da coluna, fortalecer os músculos e prevenir deformidades
Bloqueadores do TNF ou interleucina-17 (biológicos): usados em casos moderados a graves ou quando os AINEs não são suficientes
Mudanças no estilo de vida: prática regular de exercícios físicos, evitar o tabagismo e adotar posturas corretas
Tratamento de manifestações extra-articulares: como a uveíte, que deve ser avaliada por um oftalmologista
A cirurgia é rara, mas pode ser indicada em casos específicos, como substituição de quadril severamente comprometido.
Prognóstico e qualidade de vida
Com diagnóstico precoce e tratamento adequado, muitas pessoas com espondilite anquilosante conseguem levar uma vida ativa e produtiva. O mais importante é manter o acompanhamento médico regular e seguir as orientações da equipe de saúde.
Consulte um Médico Sem Sair de Casa
Cuidar da saúde é essencial, e com a telemedicina isso ficou ainda mais acessível. Não espere os sintomas piorarem para procurar ajuda. Agende uma consulta online e receba orientação médica com comodidade e segurança. A tecnologia permite que você tenha acesso a profissionais qualificados, onde quer que esteja. Cuide-se hoje mesmo!