Conteúdo discutido neste post
O que é melanoma
Sinais de alerta e autoexame de pele
Fatores de risco e quando suspeitar
Tipos de melanoma e localizações especiais
Diagnóstico: do exame clínico à biópsia
Estadiamento: Breslow, linfonodo sentinela e exames de imagem
Tratamento por estágio
Seguimento e vigilância
Prevenção e fotoproteção na vida real
FAQ rápido
Aviso importante (disclaimer de saúde)
Referências e leituras recomendadas
O que é melanoma
Melanoma é um câncer de pele originado dos melanócitos, as células que produzem melanina. Embora seja menos frequente que outros cânceres de pele, costuma ter maior potencial de metástase. A chance de cura é muito alta quando o diagnóstico é precoce e a lesão é removida com margens adequadas. Quanto mais espessa a lesão no momento do diagnóstico, maior o risco de disseminação.
Sinais de alerta e autoexame de pele
Aprender a reconhecer alterações suspeitas ajuda a procurar atendimento na hora certa. Duas estratégias simples:
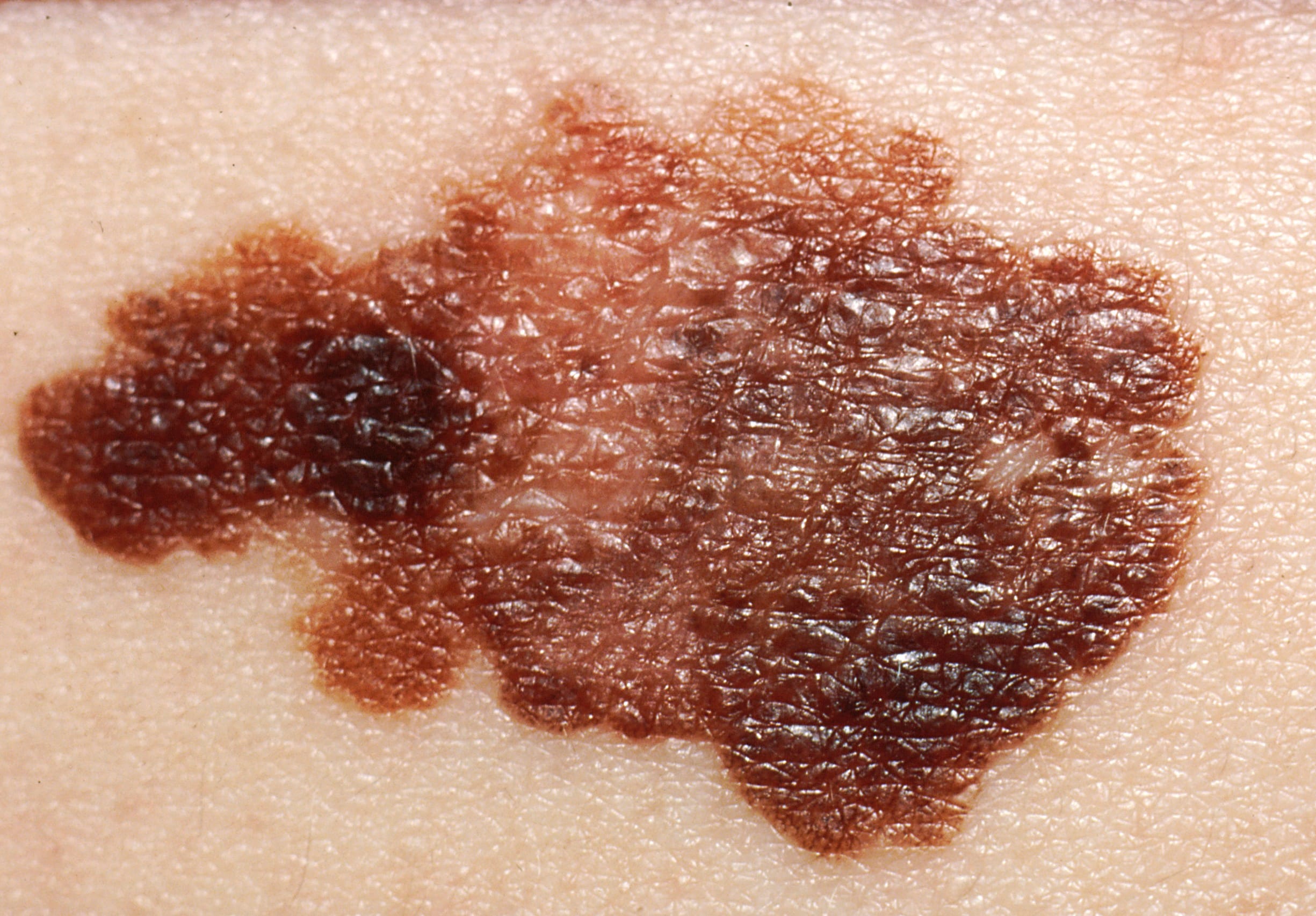
Regra ABCDE
A (Assimetria): metade diferente da outra.
B (Bordas): irregulares ou mal definidas.
C (Cores): várias cores na mesma lesão (preto, marrom, cinza, vermelho, branco, azul).
D (Diâmetro): acima de 6 mm, lembrando que melanomas podem ser menores.
E (Evolução): qualquer mudança recente em tamanho, forma, cor, relevo, sangramento ou coceira.
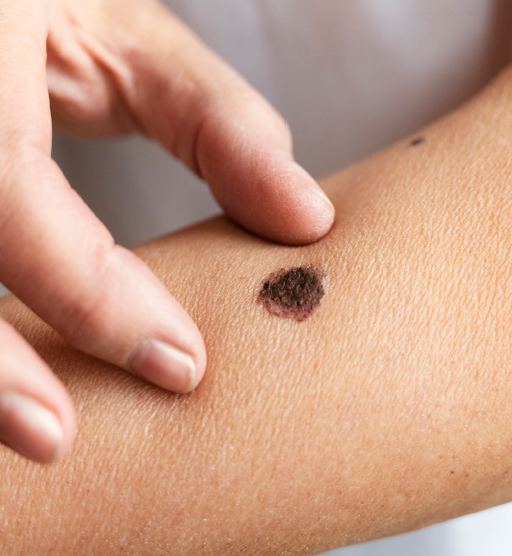
Sinal do “patinho feio”
Entre as pintas do corpo, aquela que parece diferente das demais merece avaliação, mesmo que seja pequena.
Faça um autoexame mensal, com espelho e, se possível, ajuda de outra pessoa para costas e couro cabeludo. Fotografe as pintas principais para comparar mudanças ao longo do tempo.
Fatores de risco e quando suspeitar
Exposição solar acumulada, queimaduras na infância e juventude, uso de câmaras de bronzeamento.
Pele clara, olhos claros, cabelo ruivo ou loiro, sardas.
Muitos nevos e presença de nevos atípicos.
Histórico pessoal ou familiar de melanoma.
Imunossupressão por doença ou medicamentos.
Algumas síndromes genéticas raras.
Lesões pigmentadas nas unhas (faixa escura que alarga ou deforma a unha), na planta dos pés e na palma das mãostambém exigem atenção, especialmente em pessoas com pele mais escura, nas quais melanomas acral-lentiginosos são relativamente mais comuns.
Tipos de melanoma e localizações especiais
Extensivo superficial: o mais comum, cresce inicialmente na superfície.
Nodular: cresce em profundidade de forma rápida, costuma ser elevado e escuro.
Lentigo maligno melanoma: típico de áreas cronicamente expostas ao sol, em idosos.
Acral lentiginoso: em palmas, plantas e unhas, pode passar despercebido.
Mucoso: raro, em mucosas oral, nasal, genital ou anal.
Localizações especiais requerem olhar treinado e, muitas vezes, dermatoscopia.
Diagnóstico: do exame clínico à biópsia
A avaliação começa com exame clínico e dermatoscopia. Se há suspeita, realiza-se biópsia excisional da lesão inteira com pequena margem de segurança. Em situações específicas, faz-se biópsia incisional. O laudo anatomopatológicoinforma:
Espessura de Breslow (medida em milímetros, fator prognóstico central).
Ulceração presente ou ausente.
Índice mitótico e margens.
Subtipo histológico e outras características relevantes.
Esses dados orientam o estadiamento e o plano terapêutico.
Estadiamento: Breslow, linfonodo sentinela e exames de imagem
O estadiamento considera a espessura, o comprometimento linfonodal e a presença de metástases.
Lesões com Breslow a partir de determinados cortes, ou com outros fatores de risco, podem indicar a biópsia do linfonodo sentinela, um procedimento que verifica se há células tumorais no primeiro linfonodo de drenagem daquela região.
Exames de imagem (ultrassonografia, tomografia, PET-CT) são usados quando há risco linfonodal, suspeita clínica ou doença avançada.
O objetivo é classificar o melanoma de forma precisa para escolher o tratamento mais adequado.
Tratamento por estágio
O tratamento é individualizado e definido por equipe multidisciplinar.
Doença localizada
Excisão cirúrgica com margens de segurança proporcionais à espessura de Breslow.
Se indicado, linfonodo sentinela para estadiamento.
Em alguns casos de risco elevado, considera-se terapia adjuvante.
Doença linfonodal ou de alto risco
Cirurgia dos linfonodos comprometidos quando apropriado.
Imunoterapia adjuvante com inibidores de PD-1 (por exemplo, pembrolizumabe ou nivolumabe) reduz risco de recidiva.
Em tumores com mutação BRAF V600, pode-se usar terapia-alvo combinando inibidores de BRAF e MEK em cenários selecionados.
Doença metastática
Imunoterapia com anti-PD-1 isolado ou em combinação com anti-CTLA-4 é pilar do tratamento e pode proporcionar respostas duradouras em parte dos pacientes.
Terapia-alvo para tumores com BRAF V600 (par combinado com MEK) costuma ter resposta rápida, útil em doença sintomática.
Radioterapia pode ser utilizada para controle de metástases sintomáticas, como cerebrais ou ósseas.
Decisões consideram extensão da doença, mutações, sintomas, comorbidades e preferências do paciente.
Seguimento e vigilância
Após o tratamento, o seguimento busca detectar recidivas e novos melanomas, além de orientar fotoproteção. A frequência das consultas e a necessidade de exames de imagem variam com o estágio inicial. O autoexame continua importante. Qualquer nova pinta suspeita ou alteração em cicatriz cirúrgica deve ser avaliada.
Prevenção e fotoproteção na vida real
Evite queimaduras solares.
Protetor solar de amplo espectro (UVA e UVB), FPS 30 ou mais no dia a dia, reaplicado a cada 2 horas em exposição contínua e após suor ou mergulho. Use quantidade adequada, incluindo orelhas, nuca e dorso dos pés.
Roupas com proteção UV, chapéu de aba larga e óculos de sol ajudam muito.
Sombra entre 10h e 16h sempre que possível.
Bronzeamento artificial não é seguro e aumenta o risco de melanoma.
Ensine crianças e adolescentes sobre fotoproteção e faça o exemplo valer em família.
FAQ rápido
Toda pinta que muda é câncer?
Não. Mudanças devem ser avaliadas, mas muitas são benignas. O padrão ABCDE e o sinal do patinho feio ajudam a decidir quando procurar o dermatologista.
Protetor solar evita melanoma sozinho?
Faz parte do conjunto de proteção. O melhor resultado vem de estratégias combinadas: protetor, roupas, chapéu, sombra e organização dos horários ao ar livre.
Melanoma pode surgir em pele escura?
Sim. É menos comum, mas ocorre, especialmente em palmas, plantas e unhas. Toda pessoa se beneficia de educação em sinais de alerta.
Quem já teve melanoma pode ter outro?
Pode. O risco de um segundo melanoma é maior que o da população geral, por isso o seguimento é essencial.
Gravidez muda o risco?
Pintas podem escurecer pela influência hormonal e pela distensão da pele. Qualquer lesão suspeita durante a gestação deve ser avaliada sem demora, com biópsia quando indicada.
Aviso importante (disclaimer de saúde)
Este conteúdo é educativo e não substitui consulta médica. Sinais suspeitos de pele devem ser avaliados por profissional habilitado. O plano de tratamento é individual e definido por equipe especializada.
Como a VirtualCare pode ajudar
Se você notou uma pinta diferente ou recebeu diagnóstico de melanoma, nossa equipe pode avaliar o caso, organizar encaminhamento dermatológico e cirúrgico, discutir exames e laudos em linguagem simples e acompanhar seguimento e prevenção. Para orientações personalizadas, agende uma consulta com a VirtualCare.
Referências e leituras recomendadas
WHO/IARC. Solar radiation and skin cancer, prevenção e educação em fotoproteção.
American Academy of Dermatology. Guias para autoexame, ABCDE e fotoproteção.
AJCC. Manual de estadiamento do melanoma, critérios atuais.
NCCN Guidelines. Melanoma cutâneo: diagnóstico, tratamento e seguimento.
ESMO Clinical Practice Guidelines. Cutaneous melanoma: manejo por estágio e terapias sistêmicas.
Cochrane Reviews. Eficácia de protetor solar e estratégias combinadas de fotoproteção.
SEER/NIH. Dados de incidência, sobrevida e tendências.