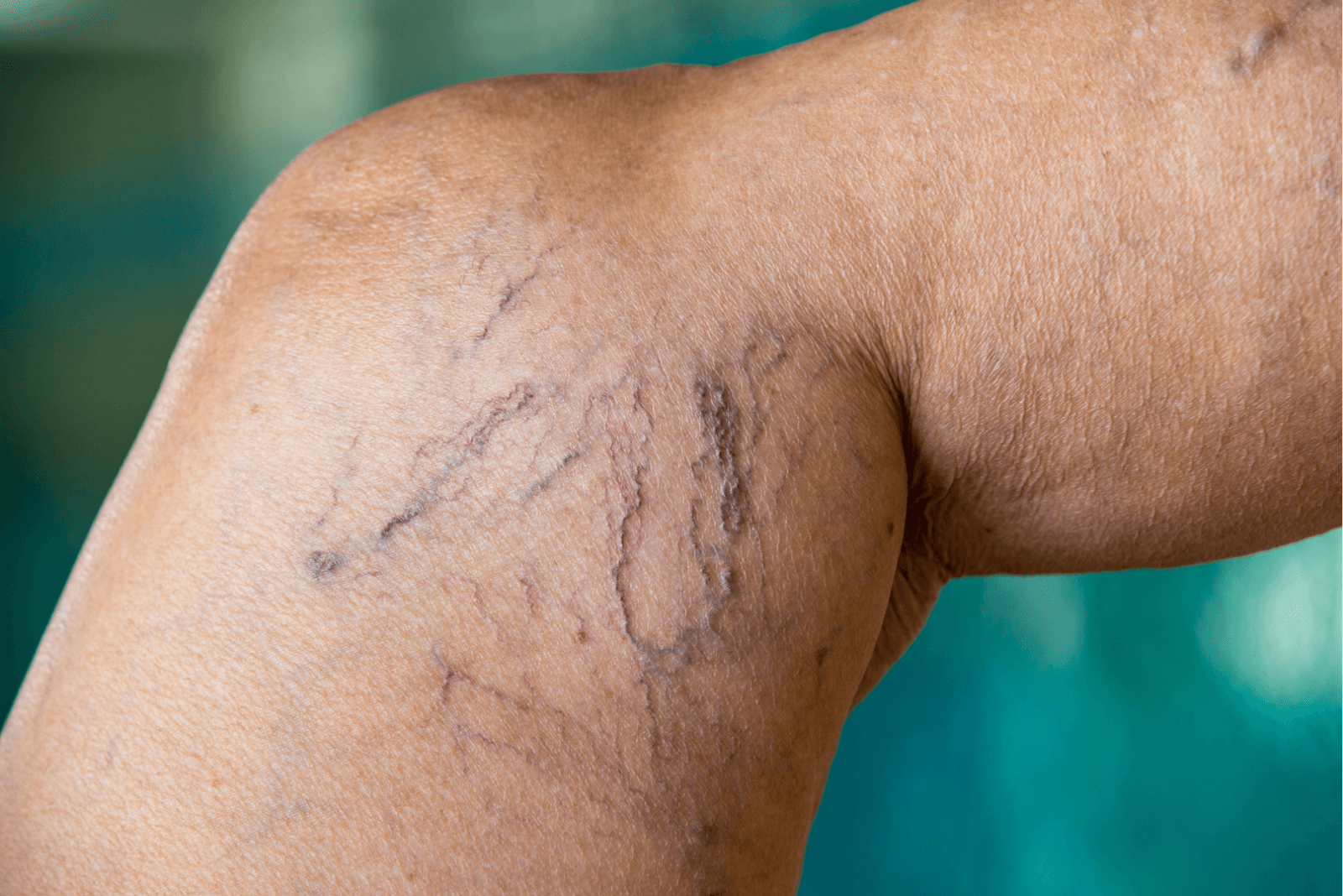Conteúdo discutido neste post
O que são varizes e como elas se formam
Sinais, sintomas e quem tem mais risco
Complicações que exigem atenção
Diagnóstico: exame clínico e ultrassom Doppler
Classificação CEAP em linguagem simples
Tratamento: do cuidado conservador aos procedimentos
Gravidez e varizes
Prevenção na vida real
Mitos e verdades
FAQ rápido
Aviso importante (disclaimer de saúde)
Como a VirtualCare pode ajudar
Referências e leituras recomendadas
O que são varizes e como elas se formam
Varizes são veias dilatadas e tortuosas, mais comuns nas pernas. O problema central é a falha das válvulas que deveriam direcionar o sangue para cima, de volta ao coração. Quando essas válvulas não fecham bem, o sangue reflui, a pressão aumenta e a veia se dilata. Esse processo chama-se insuficiência venosa. Além das varizes visíveis, existe a doença venosa crônica, que inclui inchaço, alteração de pele e, em fases avançadas, úlceras.
Nem toda “veinha” é variz. Teleangiectasias e reticulares (os famosos “vasinhos”) são mais superficiais e finos. Podem causar desconforto ou ser estéticos, mas compartilham a mesma lógica de sobrecarga venosa.
Sinais, sintomas e quem tem mais risco
Sintomas típicos:
Sensação de peso ou dor em queimação nas pernas, pior no fim do dia
Edema tornozelo e perna, que melhora ao elevar os membros
Cãibras noturnas, formigamento, coceira
Pele escurecida e endurecida perto do tornozelo em estágios avançados
Fatores de risco:
Hereditariedade forte
Idade e sexo feminino
Gravidez e hormônios
Obesidade e sedentarismo
Profissões com muito tempo em pé ou sentado sem pausa
História de trombose ou trauma venoso
Complicações que exigem atenção
Tromboflebite superficial: cordão doloroso e avermelhado ao longo de uma veia.
Sangramento de varizes superficiais após trauma.
Eczema varicoso, lipodermatoesclerose e úlcera venosa perto do maléolo medial.
Trombose venosa profunda (TVP): dor e inchaço súbitos assimétricos, especialmente após imobilização. Sinal de alerta e avaliação imediata.
Diagnóstico: exame clínico e ultrassom Doppler
A avaliação começa na consulta, com inspeção em pé e palpação. O exame que confirma refluxo e mapeia a anatomia é o ultrassom Doppler venoso (duplex scan). Ele identifica quais veias estão doentes, o sentido do fluxo e a presença de trombos. Esse mapa orienta o plano personalizado: nem toda variz precisa do mesmo procedimento.
Classificação CEAP em linguagem simples
A classificação CEAP descreve gravidade clínica e causa:
C0 a C2: sem sinais visíveis, vasinhos ou varizes verdadeiras
C3: edema
C4: alterações de pele, como escurecimento e endurecimento
C5: úlcera cicatrizada
C6: úlcera ativa
A letra “E” avalia extensão, “A” a anatomia e “P” a fisiopatologia. Na prática, quanto maior o C, maior a urgência de tratar para evitar progressão.
Tratamento: do cuidado conservador aos procedimentos
O objetivo é reduzir sintomas, prevenir complicações e melhorar estética e qualidade de vida. O plano costuma combinar hábitos e, quando indicado, intervenção dirigida à veia doente.
Medidas conservadoras
Meias de compressão graduada (geralmente 15–20 ou 20–30 mmHg), calçadas ao levantar
Elevar pernas alguns minutos ao dia
Exercício de panturrilha, caminhada e bicicleta
Controle de peso e evitar longos períodos parado
Hidratar pele e tratar dermatites associadas
Venoativos (flavonoides, castanha-da-índia) podem aliviar sintomas em alguns casos, porém não corrigem o refluxo.
Procedimentos minimamente invasivos
A escolha depende do mapeamento por ultrassom, diâmetro da veia e presença de refluxo em safena ou tributárias.
Escleroterapia líquida: injeção de agente esclerosante em vasinhos e veias pequenas. Boa para teleangiectasiase reticulares.
Escleroterapia com espuma (por exemplo, polidocanol em espuma): útil para segmentos maiores e algumas varizes tortuosas.
Ablação endovenosa térmica
Laser endovenoso
Radiofrequência
Fecha a safena doente por dentro. Feita com anestesia local e retorno rápido às atividades.
Técnicas não térmicas: cianoacrilato (cola) ou ablação mecanicoquímica para perfis selecionados.
Microflebectomia: remoção de segmentos varicosos por microincisões, geralmente combinada com outra técnica.
Cirurgia convencional (stripping) permanece opção quando não há acesso a técnicas minimamente invasivas ou em anatomias específicas.
Depois do procedimento
Compressão por período curto, caminhadas precoces e retorno rápido à rotina. Manchas, hematomas e sensação de “cordão” podem ocorrer e tendem a regredir. O seguimento com ultrassom de controle confirma sucesso e orienta retoques quando necessários.
Gravidez e varizes
A gestação aumenta volume sanguíneo e relaxa a parede venosa. Muitas varizes pioram nos trimestres finais e melhoram após o parto. Foco em meias de compressão, atividade leve e elevação das pernas. Procedimentos costumam ser adiados para depois da gestação, a menos que haja complicação. Em viagens longas, hidrate, levante-se a cada 1–2 horas e use meia de compressão para reduzir risco de TVP.
Prevenção na vida real
Mexa as panturrilhas sempre que ficar em pé parado
Caminhe nos intervalos do trabalho e faça alongamentos
Evite roupas muito apertadas que comprimem virilha e cintura
Organize o peso e prefira padrão alimentar rico em fibras
Em voos longos ou imobilizações, meia de compressão e hidratação
Mitos e verdades
“Cruzar as pernas causa varizes.” Mito. Postura prolongada piora sintomas, mas não é causa isolada.
“Só mulheres têm varizes.” Mito. Homens também têm, muitas vezes subdiagnosticadas.
“Meia de compressão vicia.” Mito. Ela ajuda o retorno venoso e alivia sintomas.
“Procedimentos são apenas estéticos.” Mito. Tratar refluxo reduz dor, edema e risco de úlcera.
FAQ rápido
Quando devo procurar o vascular?
Se houver dor, inchaço, coceira persistente, pele escurecida, feridas, cordão doloroso ou sangramento de veia superficial.
Ultrassom é sempre necessário?
Em varizes francas, o ultrassom guia o plano e evita tratar apenas a superfície quando a safena é a fonte do refluxo.
As varizes voltam?
Podem surgir novos segmentos ao longo do tempo. Há controle com seguimento e, se preciso, retoques.
Meia de compressão cura?
Alivia sintomas e retarda progressão, mas não corrige válvulas doentes.
Posso treinar perna na academia?
Sim. Exercícios que fortalecem panturrilha ajudam. Evite ficar parado após séries intensas; caminhe alguns minutos.
Aviso importante (disclaimer de saúde)
Este conteúdo é educativo e não substitui consulta médica. Dor e inchaço súbitos, assimetria importante, falta de ar ou dor no peito exigem avaliação imediata por risco de trombose e embolia.
Como a VirtualCare pode ajudar
Nossa equipe avalia sintomas e mapeamento por Doppler, orienta meias e hábitos, e indica a melhor técnica para o seu caso, do tratamento de vasinhos à ablação endovenosa. Precisa de um plano claro para aliviar dor e prevenir complicações? Agende uma consulta com a VirtualCare.
Referências e leituras recomendadas
Sociedade Brasileira de Angiologia e de Cirurgia Vascular (SBACV). Doença venosa crônica: diretrizes de diagnóstico e tratamento.
NICE. Varicose veins in the legs: diagnosis and management.
ESVS. Clinical practice guidelines on the management of chronic venous disease.
Cochrane Reviews. Compression therapy, foam sclerotherapy e ablação endovenosa.
American Venous Forum / SVS. Practice guidelines for superficial venous disease and ulcer management.